
Bild: Panuwat Dangsungnoen

Bild: Panuwat Dangsungnoen
REPORTAGE Tarmcancer ökar bland yngre svenskar, men tidig upptäckt ger goda chanser till överlevnad. Vid Umeå universitet utvecklar forskare nya metoder som förbättrar diagnos, behandling och förståelse av sjukdomens biologiska mekanismer – kunskap som kan rädda liv.
Varje år får omkring 7 000 personer i Sverige beskedet att de har tarmcancer. Sjukdomen, som också kallas kolorektal cancer, kan drabba både tjocktarmen och ändtarmen. Sjukdomen kan även drabba tunntarmen, men det är mer ovanligt. Trots att det är en av våra vanligaste cancersjukdomar är det många som vet lite om hur den uppstår och behandlas. På Norrlands universitetssjukhus möter vården främst patienter med cancer i tjock- och ändtarmen, där tidig upptäckt ofta är avgörande för prognosen.
– Det är en vanlig cancerform och en vanlig anledning till dödlig cancer, säger Magnus Edblom, specialistläkare i kirurgi och doktorand vid Institutionen för diagnostik och intervention.
Vid tidig upptäckt kan upp till 90 procent botas, men utfallet försämras ju senare cancern upptäcks.
– Därför är det viktigt att hitta cancern i tidigt skede, förklarar Karl Franklin, senior professor i kirurgi vid Institutionen för diagnostik och intervention.
Cancer i tjocktarm och ändtarm kan ha diffusa symptom såsom förändrade avföringsvanor eller blod i samband med toalettbesök. Något som de flesta någon gång upplevt utan att för den skull vara drabbad av cancer. Men man ska ta dessa diffusa symptom på allvar för att tidigt upptäcka eventuell cancer.
I dag är medelåldern för att insjukna i tarmcancer runt 70 år. För att bättre upptäcka cancern i ett tidigt skede har man infört ett screeningprogram, där alla mellan 60–74 år får lämna ett avöringsprov där det kontrolleras om det finns blod i avföringen. Screeningen syftar till att upptäcka förändringar som kan utvecklas till cancer i tarmen. Genom att upptäcka och ta bort adenom och polyper i tarmen – förändringar som kan vara ett förstadium till cancer – minskar risken för att de utvecklas till tarmcancer. De flesta polyper i tarmen är godartade, men en del polyper är så kallade adenom, som har körtelceller som kan vara ett förstadium till cancer.
Forskarna räknade med att screeningprogrammet skulle visa att ungefär hälften av dem som hade blod i avföringen hade polyper i tarmen, och att omkring fem procent skulle ha cancer i tjock- eller ändtarmen. Utfallet har dock visat sig vara betydligt högre än väntat, med fler fall av både polyper och cancer än man först trodde.
– Det har gått ner i åldrarna och det är betydligt fler som har en cancer. Även i de yngre grupperna kring 60 år. Det talar ju för att man ska gå ner och göra screeningen i yngre ålder, man kanske ska börja vid 50 år, säger Karl Franklin.
Forskarna ser att det framförallt är i gruppen 40–50 år som kolorektal cancer ökar och att många ofta negligerar symptomen. Patienten själv och primärvården bör vara uppmärksamma, där också screeningen kan bidra med en ökad medvetenhet hos befolkningen. Varför det går ner i åldrarna vet man inte än, men det finns teorier om att det har med vår livsstil att göra, främst eftersom det inte ser likadant ut över hela världen.
– Det är framförallt i västvärlden som det går ner i åldrarna nu. Man har pratat väldigt mycket om processad mat, men vi har ju också en hel del luftföroreningar och gifter i vår omgivning som inte har funnits tidigare. En del kan också vara vår användning av antibiotika. Det pratas väldigt mycket om vad vi har för bakterieflora i mag och tarmkanalen. Man har sett att viss bakterieflora är vanligare hos personer med tarmcancer. Den är i viss mån ärftlig, men det finns också vissa bakterier som verkar vara mer frekventa hos personer som har tarmcancer, förklarar Karin Strigård, professor i kirurgi vid Institutionen för diagnostik och intervention.
Det finns en viss typ av ärtlig kolorektal cancer, men de är få som drabbas av den ärftliga varianten. Oftast är det yngre personer som drabbas av ärftlig cancer, vilket framkommer genom samtal om patientens sjukdomshistoria där man även kollar upp hur det ser ut för föräldrar och syskon. Är det flera personer i släkten som drabbats av kolorektalcancer, gynekologisk cancer eller bröstcancer så får patienten erbjudande att utredas om cancern beror på ärftlighet. Anledningen till att även gynekologisk cancer och bröstcancer inkluderas är att forskarna har sett att om man har benägenhet för det ena så har man benägenhet för det andra. Kolorektal cancer sprider sig sällan till bröst eller gynekologiska organ, utan framförallt till lever och lunga. Dock kan en kolorektal cancer växa över på de gynekologiska organen. En spridd cancer blir inte en gynekologisk cancer utan en metastas i organet.
– Har man koloncancer är det vanligt att de här dottertumörerna, metastaserna, sätter sig i lever, lunga eller lymfkörtlar. Det är en vanlig spridningsväg. Det är mer sällan att cancern sprider sig från något annat till tjock- eller ändtarm, förklarar Anders Gerdin, medicinsk chef vid Kirurgcentrum på Umeå universitetssjukhus och doktorand vid Institutionen för diagnostik och intervention.
Det är gemensamma beslut vi tar i viktiga steg
Hittills har enda sättet att bota tarmcancer varit kirurgi. Men i takt med att forskningen går framåt har även onkologisk behandling blivit en metod som används. Genom multidiciplinära konferenser kommer olika specialiteter med kunskap om hur man ska angripa cancern, ibland direkt med kirurgi och ibland med förbehandling. Tillsammans med cancerläkare, röntgenläkare, patologer, och kirurger tar man hand om cancern tillsammans, och följer även upp patienten efter operation och förbehandling.
– Det är gemensamma beslut vi tar i viktiga steg, berättar Anders Gerdin.
Trots att fler drabbas av tarmcancer i dag, så är chansen till överlevnad stor om den upptäcks i tid, mycket tack vare den forskning som bedrivs. Forskningen vid Umeå universitet är bred, och inom den kirurgiska specialiteten forskar man bland annat om vikten av fysisk aktivitet och hur det påverkar dels komplikationsfrekvensen och dels återhämtningen. Där har forskarna sett att patienterna förbättrar sin fysiska förmåga på ett år enbart genom att avlägsna tumören.
En annan stor studie som just startat är en nationell multicenterstudie där forskarna testar ny teknik för att undvika läckage efter kirurgi. Läckage är en relativt vanlig komplikation, vilket innebär att det kan bli läckage i tarmskarven efter att man tagit bort det sjuka området.
– Om man tar bort en tumörbärande tarmbit och ska koppla ihop tarmen igen, så är en fruktad komplikation läckage/anastomosläckage, där läckaget av tarminnehåll kommer från tarmskarven, förklarar Oskar Grahn, specialistläkare vid Kirurgcentrum.
Läckaget uppstår isåfall direkt innan patienten lämnar sjukhuset och patienten blir väldigt sjuk. För att undvika detta undersöker nu forskarna hur man ska göra själva skarven när man opererar ihop tarmen igen.
I en annan studie tittar man på biomarkörer i blodet för att kunna prediktera patienter som löper ökad risk att utveckla cancer. Där använder sig forskarna av de unika biobanker som finns tillgängliga här i Norrland, bland annat NSHDS och UCAN.
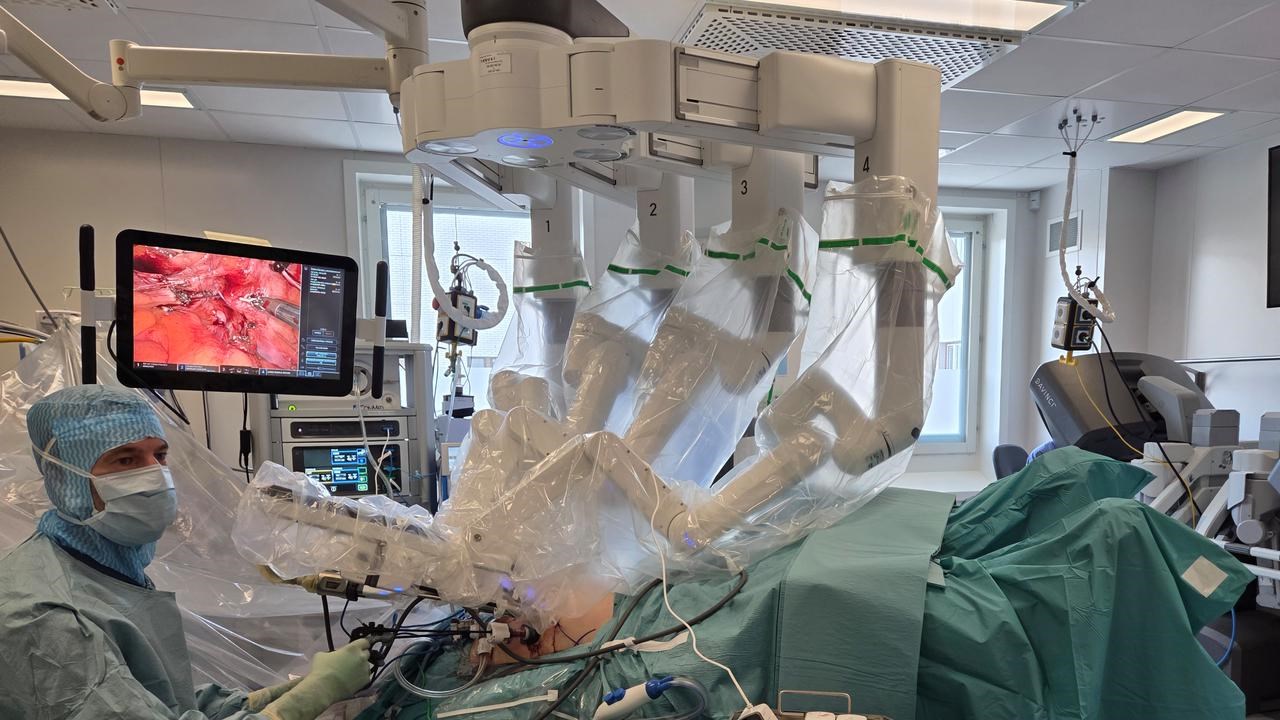
Roboten som assisterar vid operation. Roboten hanteras av en specialistläkare i kirurgi.
BildKarin StrigårdNågot som fått stort genomslag kliniskt de senaste tio åren är att de flesta operationer i dag genomförs med robotassisterad kirurgi, som är ett minimal- invasivt ingrepp. Det innebär att kirurgen sätter 4–6 stycken små portar på buken som är 8–12 millimeters hål som man gör i bukväggen till skillnad från att öppna hela buken. Skillnaden mot titthålskirurgi är att tekniken är mycket mer flexibel och rörlig, i jämförelse med titthålskirurgin som endast har raka, icke böjbara instrument att operera med.
– Det blir ännu lite finare och högre rörelsegrad och lättare att komma åt i trånga utrymmen, till exempel i bäckenet och där det är väldigt litet och trångt jämfört med de här raka instrumenten där man måste ha en perfekt vinkel. Så det har ju gjort att man kan göra fler kirurgiska ingrepp minimalinvasivt, i jämförelse med vanlig/konventionell laparoskopi (titthålskirurgi, reds anm) där en hel del behövde göras öppet för att det var för svårt helt enkelt med de här raka, långa instrumenten, förklarar Magnus Edblom, som opererar med hjälp av roboten.
För att få operera med robotassisterad kirurgi krävs det att du är specialistläkare i kirurgi, och det blir du efter fem års klinisk utbildning. Denna minimal-invasiva kirurgin är något som tydligt gett effekt på framför allt återhämtningen hos patienterna. Under en 20-års period har vårdtiden halverats, där man gått från tolv dagars eftervård på sjukhus till cirka sex dagar. Det är inte enbart robotkirurgin som kortat ner vårdtiden, utan det är ett helhetsgrepp på hela vårdkedjan. Men robotkirurgin har gett stor effekt, eftersom patienten slipper en öppen bukkirurgi att återhämta sig ifrån.
– Det har skett en stor del av förbättringar, framförallt under en 20–25 årsperiod, och framför allt de sista 7–10 åren. Där är ju den minimal-invasiva kirurgin som har haft en mycket stor effekt, förklarar Anders Gerdin.
Även om du är yngre men har symtom så ska du söka för det
I Umeå arbetar man både kliniskt och forskningsmässigt i hela kedjan. Med allt från prehabilitering, kontaktsjuksköterskor, onkologer, patologer och kirurger. Inom forskningen finns allt från kvalitativ forskning till att titta i mikroskopet och att utveckla nya metoder för behandling. Kombinationen med olika professioner och specialiteter är viktig för att kunna individanpassa behandlingen utifrån varje enskild patient. Forskningsmässigt vill man fortsätta att utveckla nya metoder och tekniker för att färre ska insjukna, och att fler ska överleva.
– En viktig del är att vi ser att det går ner i åldrarna. Så även om du är yngre men har symtom så ska du söka för det, säger Karin Strigård.